Тема: Разработка модели органотипических тканевых культур для определения химиочувствительности немелкоклеточных опухолей легкого
Закажите новую по вашим требованиям
Представленный материал является образцом учебного исследования, примером структуры и содержания учебного исследования по заявленной теме. Размещён исключительно в информационных и ознакомительных целях.
Workspay.ru оказывает информационные услуги по сбору, обработке и структурированию материалов в соответствии с требованиями заказчика.
Размещение материала не означает публикацию произведения впервые и не предполагает передачу исключительных авторских прав третьим лицам.
Материал не предназначен для дословной сдачи в образовательные организации и требует самостоятельной переработки с соблюдением законодательства Российской Федерации об авторском праве и принципов академической добросовестности.
Авторские права на исходные материалы принадлежат их законным правообладателям. В случае возникновения вопросов, связанных с размещённым материалом, просим направить обращение через форму обратной связи.
📋 Содержание
Введение 4
Цель и задачи исследования: 5
1. Обзор литературы 6
1.1. Эпидемиология рака легкого 6
1.2. Модели для изучения опухолей рака легкого 8
1.3. Маркеры пролиферации, используемые в клинической практике 14
1.4. Методы терапии опухолей легкого 15
1.4.1. Цитостатические препараты 15
1.4.2. Таргетные препараты 17
2. Материалы и методы 21
2.1. Материал 21
2.2. Получение пластинок 21
2.3. Иммуногистохимическое исследование 22
2.4. Анализ экспрессии маркеров пролиферации 23
2.4.1. Выделение РНК 23
2.4.2. Молекулярно-генетический анализ 24
2.5. Транскриптомное секвенирование 24
3. Результаты и обсуждение 26
Выводы 33
Благодарности 34
Список литературы 35
📖 Введение
В связи с этим перспективной моделью для оценки химиочувствительности немелкоклеточных опухолей легкого представляются 3D-модели, сохраняющие пространственную структуру ткани и межклеточное взаимодействие - так называемые тканевые экспланты (опухолевые срезы, tumor tissue slices). Дополнительным преимуществом данной модели является возможность подобрать наиболее рациональную схему лечения, основанную на индивидуальных особенностях опухоли конкретного пациента. Экспланты представляют собой тонкие срезы опухолевой ткани (300-400 мкм), которые при помещении в питательную среду могут поддерживать жизнеспособность до 7 суток [Meijer et al., 2017]. Возможность использования пластинок для проведения краткосрочных тестов сразу нескольких противоопухолевых препаратов делают данную модель перспективной для использования в клинике.
✅ Заключение
1. Выполнены работы по получению и инкубации тканевых эксплантов опухолей легкого с цисплатином и гефитинибом для образцов 28 пациентов.
2. После инкубации в части материала было выявлено структурное изменение ткани, связанное с действием цитостатических и таргетных препаратов. Сохранность большей части материала представляется удовлетворительной.
3. Выполнен анализ клинически значимых мутаций в первичных опухолях, включенных в исследование. В качестве положительных контролей чувствительности к гефитинибу определены опухоли с активирующими мутациями гена EGFR.
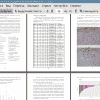
4. Коэффициент корреляции результатов иммуногистохимического и ПЦР- анализа уровня экспрессии маркера пролиферации ki-67 составил R2=0,27, что свидетельствует о значительной дискордантности результатов, полученных этими методами.
5. По результатам транскриптомного секвенирования в качестве потенциальных маркеров реакции опухолевой ткани на воздействие цисплатина были выбраны гены HEXIM1, HSPA2, TOB1 и TSYPL2.
6. Тканевые пластинки представляются перспективной моделью для оценки эффекта лекарственной терапии ex vivo.